
SEPSE - MANEJO
Considerações iniciais
Sepse pode ser definida como a resposta sistêmica a uma doença infecciosa (provável ou confirmada), seja ela causada por bactérias, vírus, fungos ou protozoários. (definição antiga) ou uma resposta desregulada a infecção levando a disfunção orgânica (definição atual).
Sepse refratária à reposição volêmica com necessidade de vasopressor para manter PAM >= 65 mmHg, com lactato arterial > 2mmol/L.
Quadro clínico :
- Quadro clínico é bem diverso, variando com gravidade, foco infeccioso, idade do paciente e comorbidades;
- Achados gerais: febre, hipotensão, taquicadia, aumento do tempo de nchimento capilar, taquipneia, dispneia, agitação, confusão mental, oligúria, desconforto abdominal, icterícia e outros.
Quanto aos principais focos: respiratório, urinário e abdominal. Além dela, temos as envolvendo partes moles, óssea, acessos venosos e dispositivos, neurológicas e endocardite.
Diagnóstico:
Em 2016 publicação do JAMA (SEPSIS 3) sugeriu mudança na definição da sepse. Como ainda não é bem estabelecido aderirmos a essas mudanças, devemos conhecer os 2 conceitos e aplica-los com bom senso. Usando os critérios do Surviving Sepsis Campaign (SSC) 2012 e ILAS (Instituto Latino Americano de Sepse) 2015, temos:
- Síndrome da resposta inflamatória sistêmica (SIRS), que é definida por 2 ou mais dos 4 critérios abaixo:
- Temperatura > 38,3°C ou < 36,0°C (Temperatura central);
- FC > 90 bpm;
- FR > 20ipm ou PaCO2 < 32 mmHg ou necessidade de ventilação mecânica;
- Leucócitos > 12.000/mm ou < 4.000/mm ou > 10% de formas imaturas.
- Sepse: SIRS e infecção documentada ou presumida.
- Sepse grave: disfunção orgânica induzida pela própria sepse. Os critérios podem ter pequenas variações conforme a referência, sendo importante conhecer as manifestações clínicas e os critérios segundo Surviving Sepsis Campaign 2012.
- Choque séptico: sepse grave com hipotensão arterial refratária à reposição volêmica, sendo necessário uso de drogas vasoativas.
A tendência será manter os critérios antigos de SIRS, mas não utilizar mais o conceito de SEPSE GRAVE.
COMO SUSPEITAR DE SEPSE?
- Suspeita clinica pela história e exame OU ter 2 de 3 critérios do Quick SOFA (FR ≥ 22rpm; alteração mental; PAS ≤ 100mmHg).
- Tendo suspeita, aplica-se o SOFA. Sepse será um aumento de pelo menos 2 pontos em relação ao SOFA basal do paciente;
• Choque séptico na nova proposta seria PAM < 65mmHg, com necessidade de drogas vasoativas E lactato elevado;
O que é lactato “elevado”?
Níveis elevados de lactato não são definidos de forma clara e universal, mas a maioria dos estudos usa valores de corte de 2,0 a 2,5 mmol/L; enquanto níveis “altos” de lactato foram definidos como superiores a 4,0 mmol/L em vários estudos. Além disso, o “valor normal” pode variar dependendo do ensaio utilizado.
Os termos lactato e ácido lático são frequentemente usados como sinônimos, mas o lactato (o componente medido no sangue); é estritamente uma base fraca, enquanto o ácido lático é o ácido correspondente.
A acidose láctica é frequentemente usada clinicamente para descrever níveis elevados de lactato, mas deve ser reservada para casos em que há uma acidose correspondente (pH < 7,35).
Exames Complementares:
• Gerais
- Hemograma completo;
- Ureia e Creatinina e Eletrólitos;
- Glicemia;
- TP, TTPa. Caso suspeite de CIVD, incluir fibrinogênio e d-dímero o bilirrubina;
- Gasometria arterial e Lactato;
- Proteína C reativa;
- Urina Rotina;
- Raio X de tórax.
• Culturas
- Colher pelo menos 2 Hemoculturas antes do início de antibioticoterapia (caso a coleta possa atrasar o antibiótico, dar preferência para a medicação);
- Outras culturas podem ser colhidas a depender da suspeita clínica.
Qual escore/ classificação utilizar?
A escolha do melhor escore para sepse depende do contexto e do objetivo, seja para triagem inicial, avaliação de disfunção orgânica ou prognóstico. No geral, os escores mais utilizados e recomendados são o qSOFA e o SOFA.
A ) qSOFA (quick SOFA)
O qSOFA (quick Sequential Organ Failure Assessment) é um escore simples e rápido, ideal para a triagem de pacientes com suspeita de infecção fora da UTI. Ele avalia três critérios:
Frequência Respiratória ≥ 22 incursões por minuto
Alteração do nível de consciência (Escala de Coma de Glasgow < 15)
Pressão Arterial Sistólica ≤ 100 mmHg
Interpretação: Um qSOFA positivo ( ≥ 2 pontos) indica um alto risco de mortalidade hospitalar em pacientes com suspeita de infecção. É importante notar que o qSOFA não é um escore diagnóstico de sepse, mas sim uma ferramenta para identificar pacientes que precisam de avaliação mais aprofundada.
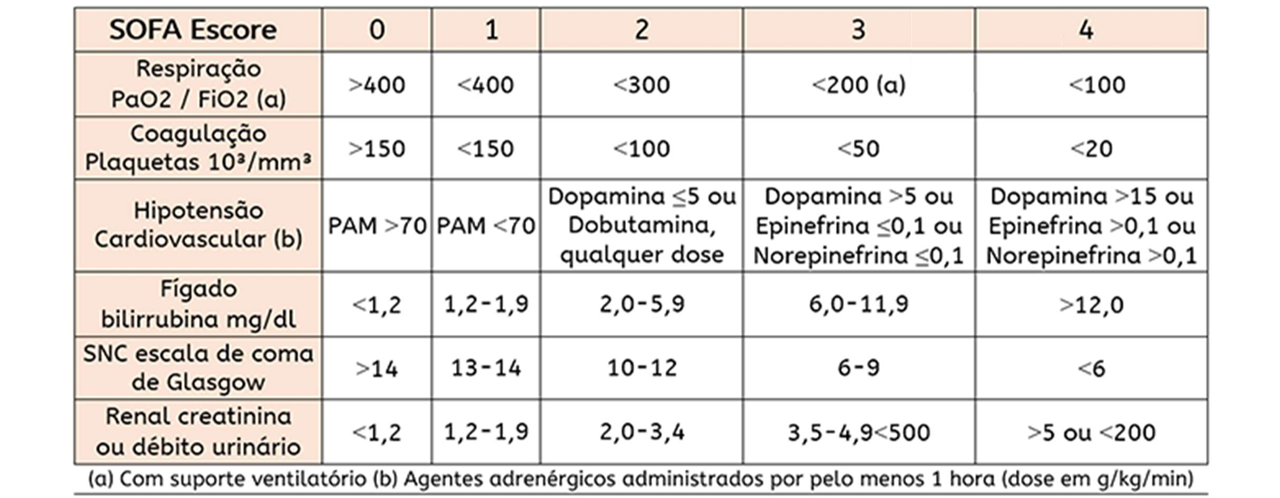
B) SOFA (Sequential Organ Failure Assessment)
O SOFA é o escore de eleição para a avaliação da disfunção orgânica em pacientes com sepse, especialmente em ambiente de UTI. Ele é mais completo e detalhado, avaliando seis sistemas orgânicos:
Respiratório (PaO2/FiO2)
Coagulação (Plaquetas)
Hepático (Bilirrubina)
Cardiovascular (Pressão arterial média e uso de vasopressores)
Neurológico (Escala de Coma de Glasgow)
Renal (Creatinina e débito urinário)
Interpretação: Um aumento de 2 ou mais pontos no escore SOFA em relação ao basal (ou um SOFA ≥ 2 na ausência de dados basais) é um critério para o diagnóstico de sepse, conforme as diretrizes do Sepsis-3. O SOFA também é útil para monitorar a evolução da disfunção orgânica e o prognóstico.
Para triagem rápida e identificação de pacientes de alto risco fora da UTI, o qSOFA é uma ferramenta prática.
1º Passo: Somar pontos no “qSOFA”, que apresenta as seguintes variáveis:

a. Na presença de apenas uma variável, avaliar se há sinais de disfunção orgânica:
Sim: seguir para o 2º passo;
b. Não: manter o paciente sob vigilância clínica, reavaliando variáveis
Na presença de 2 ou mais critérios, seguir para o segundo passo.
2º Passo: Calcular o “SOFA”.
Para o diagnóstico de sepse e avaliação da disfunção orgânica, o SOFA é o padrão ouro. A combinação da suspeita clínica de infecção com a avaliação de disfunção orgânica (utilizando o SOFA, principalmente) é fundamental para o diagnóstico e manejo adequados da sepse. O reconhecimento precoce e a intervenção imediata são cruciais para melhorar os desfechos dos pacientes.
a. Na presença de 0 ou 1 ponto, manter o paciente sob vigilância clínica, reavaliando posteriormente os critérios.
b. Na presença de 2 ou mais pontos, passar para o 3º passo.
3º Passo: Avaliar necessidade de aminas vasoativas/fluidoterapia
Se Pressão arterial médica (PAM) < 65mmHg num paciente com lactato sérico > 2mmol/L, estamos diante de um provável choque séptico, e na sepse, a expansão volêmica e o uso de drogas vasoativas são etapas cruciais no manejo hemodinâmico, guiadas pelas diretrizes da Surviving Sepsis Campaign (SSC).

+Tratamento:
Medidas Gerais:
Obter acesso venoso, suplementação de oxigênio e monitorização;
Ressuscitação inicial - seguindo o pacote das 3 e 6 horas. Após isso, novo lactato e reavaliação para discutir as próximas medidas.
Expansão Volêmica (Fluidoterapia)
A expansão volêmica é a primeira linha de tratamento para hipotensão associada à sepse e/ou hipoperfusão tecidual.
Quando fazer:
- Iniciar imediatamente em pacientes com hipotensão (pressão arterial sistólica ≤ 100 mmHg ou pressão arterial média - PAM < 65 mmHg) e/ou hipoperfusão tecidual (lactato sérico ≥ 2 mmol/L), em conjunto com a antibioticoterapia.
- As diretrizes da Surviving Sepsis Campaign recomendam administrar pelo menos 30 mL/kg de cristaloides intravenosos nas primeiras 3 horas de ressuscitação. iniciada em até 1 hora e finalizada a infusão até a terceira hora. O valor de 30ml/kg deve ser objetivado na ressuscitação inicial, sendo essa meta ajustada a cada paciente, evitando fornecer volumes menores ou maiores a depender do mesmo. O volume inicial pode ser administrado em bolus de 250 a 500 mL, com reavaliação frequente da resposta do paciente.
Qual tipo de fluido:
- Apesar dos estudos não mostrarem diferença em redução de mortalidade entre o soro fisiológico e ringer lactato, há um crescente aumento da preferência para o uso de Ringer Lactato. Isso se dá porque o soro fisiológico contém cloro iônico, o que contribuiria para uma acidose metabólica hiperclorêmica.
- A albumina pode ser considerada após a infusão de grandes volumes de cristaloides, especialmente se houver necessidade contínua de fluidos, mas não há benefício claro sobre mortalidade.
Atenção: Muito se questiona também sobre uma reposição vigorosa de 30ml/kg. Por exemplo, para um paciente de 70 kg isso seria 2100 mL de cristaloide, um valor alto. Alguns pacientes não suportam esse valor e evoluem com congestão pulmonar. Logo, o ideal é se fazer uma avaliação da fluidorresponsividade com medidas de monitorização hemodinâmica estáticas e dinâmicas, a administração de fluidos deve ser guiada por parâmetros dinâmicos que avaliam a responsividade ao volume (ex: elevação passiva das pernas, variação da pressão de pulso, ultrassonografia à beira leito) para evitar sobrecarga hídrica, que pode ser prejudicial.
A avaliação da ressuscitação volêmica
- Pode ser feita utilizando os seguintes parâmetros:
- Mensuração de pressão venosa central
- Variação de pressão de pulso (deltaPP)
- Variação de distensibilidade de veia cava
- Elevação passiva de membros inferiores
- Mensuração de saturação venosa central
- Diurese
- Presença de livedo reticular (Mottling Score)
- Sinais indiretos como melhora do nível de consciência, tempo de enchimento capilar…)
- Presença de congestão pulmonar, preferencialmente vista pelas linhas B no USG de Pulmão
Medidas Específicas:
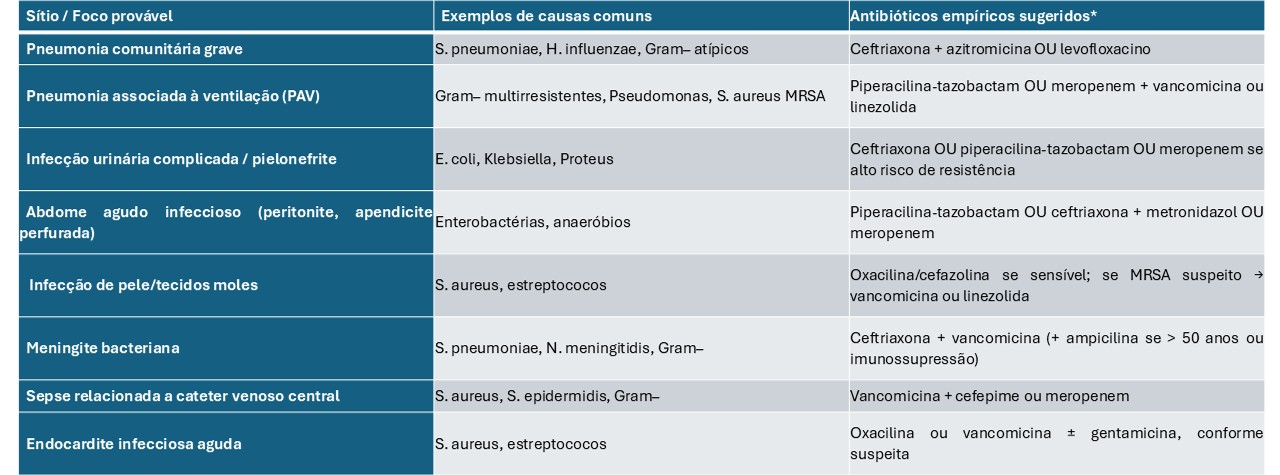
Antibióticoterapia
- Antibioticoterapia de amplo espectro (< 1 hora a admissão);
- A escolha do antibiótico depende do sítio de infecção, do uso prévio de antimicrobianos, comorbidades, patógenos locais.
- Deve ser reavaliado diariamente para possível descalonamento.
- Se houver suspeita que o acesso venoso seja a fonte de infecção, esse deve ser removido imediatamente.
- Se houver suspeita de abscesso, drenar o mais breve possível (sugere-se nas próximas 12 horas de internação).
Como utilizar drogas vasoativas?
O vasopressor de escolha inicial é a noradrenalina. Seu valor inicial é de 0,1 mcg/kg/min. Após titular essa dose devemos avaliar se há necessidade de outro vasopressor, normalmente valores maiores que 0,5 mcg/kg/min de noradrenalina já nos fazem pensar em outro vasopressor. As próximas drogas de escolha são a vasopressina e a adrenalina.
A dobutamina é utilizada quando há sinais de disfunção miocárdica. Seja porque o paciente permanece hipoperfundido mesmo com PAM adequada ou seja porque o ecocardiograma a beira leito indicou baixa contratilidade.
A dopamina não tem tanto espaço no choque séptico e é reservada para pacientes selecionados (comprometimento na função sistólica, algumas bradicardias).
Terapia vasopressora
💊 Noradrenalina
Existem 2 tipos de apresentação:
– Bitartarato de norepinefrina (exemplo, Levophed®) – 1 ampola = 4mg/4ml;
– hemitartarato de norepinefrina (ex., Hyponor®) – 1 ampola = 8mg/4ml de hemitartarato de norepinefrina, que equivale a 4mg/4ml de norepinefrina base
📌 Diluição (concentração 64 mcg/ml):
Soro Glicosado 5% 234 ml EV em bomba de infusão contínua
+ Noradrenalina 4mg/4ml – 4 ampolas (16ml)
Dica prática: nessa diluição apresentada, 1 ml/h equivale aproximadamente a 1mcg/min.
- Dose: 0,01 a 3 mcg/Kg/min
- Dose inicial: 2 a 4 mcg/min (2 a 4 ml/h)
💊 Vasopressina:
Associá-la apenas no choque séptico refratário (já com catecolamina), objetivando alcançar PAM ≥ 65mmHg.
Apresentação 20U/mL injetável (ampola 1mL)
📌 Diluição padrão:
Diluir 01 frasco que contém 20 UI/1 mL em 100 mL de soro → 0,2 UI/mL.
Utilizar preferencialmente veia centra por ser medicamento Vesicante: administrar via cateter venoso central (CVC) devido a alto risco de ulceração e necrose.
Dose varia de 0,01 a 0,04U/min (≈ máx. 24ml/h).
🔹 Observações importantes
Vasopressina não deve ser usada como monoterapia para choque séptico, mas em associação à norepinefrina.
Dose fixa: geralmente 0,03 UI/min, sem titulação frequente, diferente de outros vasopressores. Não ultrapassar 0,04 UI/min. Reduzir gradualmente, não suspender abruptamente se paciente estiver dependente
💊 Adrenalina
Terapia inotrópica - é recomendada caso haja evidência de disfunção do miocárdio ou sinais de hipoperfusão apesar da PAM e volume intravascular otimizados (podemos usar saturação venosa central, clerance de lactato ou outros parâmetros para avaliar).
📌 Diluição e infusão recomendada (adulto)
- Concentração usual para infusão contínua: 1 mg/mL (1:1000)
- Diluir 1 mg em 100 mL de soro glicosado 5% ou NaCl 0,9% → 0,01 mg/mL (10 mcg/mL).
- Infusão inicial: 0,05–0,1 mcg/kg/min, titular conforme pressão arterial e perfusão.
- Dose de manutenção: 0,05–0,5 mcg/kg/min (ajustar conforme resposta).
- Via de administração: cateter central preferencialmente, mas pode iniciar perifericamente se necessário, por período curto
💊 Dobutamina:
Apresentação – amp de 20 ml/250 mg.
📌 Diluição padrão – 1 amp em 230 ml de SF 0,9% (1 mg/ml).
Dose : 2,5 a 15 mcg/kg/min.
Corticoterapia
O corticoide utilizado é a hidrocortisona 200mg IV 1x ao dia
Frente aos resultados do recente estudo Adrenal, é também possível que os demais pacientes com choque tenham benefícios, em termos de redução de tempo de ventilação mecânica e de tempo de internação em UTI. Assim, a utilização deve ser individualizada.
• Indicado quando choque refratário;
- Hidrocortisona: 200mg/d preferencialmente em infusão contínua.
Hemoderivados
• Concentrado de hemácias: Indicado se Hb < 7,0 g/dl, na ausência de IAM, hipoxemia severa, hemorragia aguda. Objetivo é um Hb entre 7,0 e 9,0.
• Transfusão de plaquetas:
- < 50.000 – se sangramento ativo, cirurgia ou procedimento invasivo.
- < 20.000 – se risco de sangramento.
- < 10.000 – profilático.
• Plasma:
- INR > 1,5 – considerar 10mL/Kg se CIVD e sangramento ou se procedimento invasivo
Ventilação Mecânica.
• Vide capítulo específico. Sedação e bloqueio neuromuscular.
Nutrição
• A dieta (oral ou enteral) deve ser iniciada nas primeiras 48h.
• Na primeira semana evitar fornecer todo aporte calórico, manter 500cal por dia e ir progredindo a dieta conforme tolerado.
• Manter glicemia < 180mg/dL e evitar hipoglicemia.
• Deve ser monitorizada a cada 1 ou 2 horas até os valores ficarem estáveis, então passar para 4 em 4 horas.
Medidas de Prevenção
• Prevenção de pneumonia associada a ventilação mecânica.
- Descontaminação oral: Gluconato de clorexidina.
- Cabeceira elevada;
- Aspiração e cuidados com o tubo.
• Para proteção ocular :
Em paciente sem abertura ocular, usar hipromelose;
• Para profilaxia de TVP/TEP:
- HBPM é a droga de escolha, caso haja contraindicações à HBPM utilizar HNF. Se houver contraindicação ao uso de heparinas, utilizar dispositivos de compressão pneumática.
Enoxaparina: 40 mg subcutânea uma vez ao dia;
HNF: 5000UI subcutânea 12/12h (preferir em lesão renal aguda).
- Na sepse grave/choque séptico pode-se associar dispositivos de compressão pneumática à terapia farmacológica.
• Úlcera de estresse: Inibidor de bomba de prótons é a droga de escolha Omeprazol: 40mg EV uma vez ao dia
Saturação venosa central
As amostras de sangue coletadas do acesso central - via distal. A posição da ponta do cateter venoso central confirmada por meio de uma radiografia do tórax. Descartam-se os primeiros 5mL de sangue coletados para cada amostra, assim prevenindo a ocorrência de diluição. A amostra idealmente deve ser colocada em gelo, e todas as mensurações realizadas dentro de, no máximo, 30 minutos após cada coleta. Excluímos todas as amostras com ScvO2 ou SfvO2 > 85% se os pacientes também tivessem hiperóxia, definida como a presença de uma pressão arterial de oxigênio (PaO2) superior a 120mmHg.

Na sepse e choque séptico, a monitorização é fundamental para avaliar resposta ao tratamento, perfusão tecidual e função de órgãos. As diretrizes atuais (Surviving Sepsis Campaign 2023) recomendam monitoramento contínuo e sistemático.
1️⃣ Parâmetros clínicos
Pressão arterial média (PAM) ≥ 65 mmHg
Frequência cardíaca Avaliar taquicardia ou arritmia
Frequência respiratória Monitorar padrão respiratório e necessidade de ventilação
Temperatura corporal Hiper ou hipotermia podem indicar descompensação
Sinais de perfusão periférica : Tempo de enchimento capilar ≤ 3 s, extremidades quentes e coradas
Diurese ≥ 0,5 mL/kg/h (indicativo de perfusão renal adequada)
Estado neurológico Escala de Glasgow, alerta/confuso/coma
2️⃣ Parâmetros laboratoriais
- Lactato sérico: ↓ ou normalização indica melhora da perfusão
Clerance de lactato após medidas iniciais de 10% (cálculo do clearance de lactato, sob a seguinte fórmula: clearance lactato = (lactato admissão) - (lactato 6 h)/ (lactato admissão) X 100 ).
- Hemograma completo: Monitorar leucocitose ou leucopenia
- Glicemia : Controlar glicemias, mantendo abaixo de 180, mas evitando hipoglicemia.
3️⃣ Monitorização hemodinâmica invasiva (quando necessário)
- Cateter venoso central → acesso para drogas vasoativas, monitoramento de pressão venosa central (PVC). PVC de 8 a 12mmHg (11 a 16cmH2O) ou 12 a 15mmHg (16 a 20cmH2O) se ventilação mecânica.
- Cateter arterial → pressão arterial contínua, coleta frequente de gasometria.
- Débito urinário contínuo → cateter vesical.
- Parâmetros avançados (se disponível):
- Débito cardíaco (monitorização por termodiluição ou equipamentos não invasivos)
- Saturação venosa central de oxigênio (ScvO2) - Saturação venosa central > 70%
- Pressão de oclusão da artéria pulmonar (em casos selecionados)
4️⃣ Outros parâmetros
- Oxigenação e ventilação → SpO2, FiO2, pressão de ventilação mecânica se presente.
- Peso diário → monitorar retenção hídrica.
- Balance hídrico cumulativo → avaliar necessidade de reposição ou restrição de líquidos.
Fontes :
https://sanarmed.com/como-conduzir-um-caso-de-choque-septico-yellowbook/
https://www.scielo.br/j/rbti/a/LdmmG4YsFBbxjyqGf9G95Zv/
https://sanarmed.com/lactato-elevado-em-pacientes-adultos-entenda-as-principais-causas-posme/
https://blog.curem.com.br/wp-content/uploads/2022/07/CUREM_Podcast_Choque_qual-amina_doses-.pdf