
HISTEROSCOPIA - PROCEDIMENTO
Considerações iniciais
A histeroscopia é um exame (ou procedimento) ginecológico que permite visualizar diretamente o interior do útero usando uma câmera fina chamada histeroscópio. O médico introduz o histeroscópio pela vagina → passa pelo colo do útero → chega até a cavidade uterina. Não há cortes externos. O útero é levemente distendido com soro fisiológico ou gás para melhorar a visualização.
🧪 Tipos de histeroscopia
1. Diagnóstica
- Mais simples e rápida
- Geralmente feita no consultório
- Dura cerca de 5–10 minutos
- Pode causar leve cólica
2. Cirúrgica (operatória)
Pode remover:
- Pólipos
- Miomas submucosos
- Aderências (sinéquias)
- Septos uterinos
Normalmente feita em centro cirúrgico, com sedação ou anestesia
📌 Indicações mais comuns
- Sangramento uterino anormal
- Infertilidade
- Abortos de repetição
- Suspeita de pólipos ou miomas
- Espessamento do endométrio
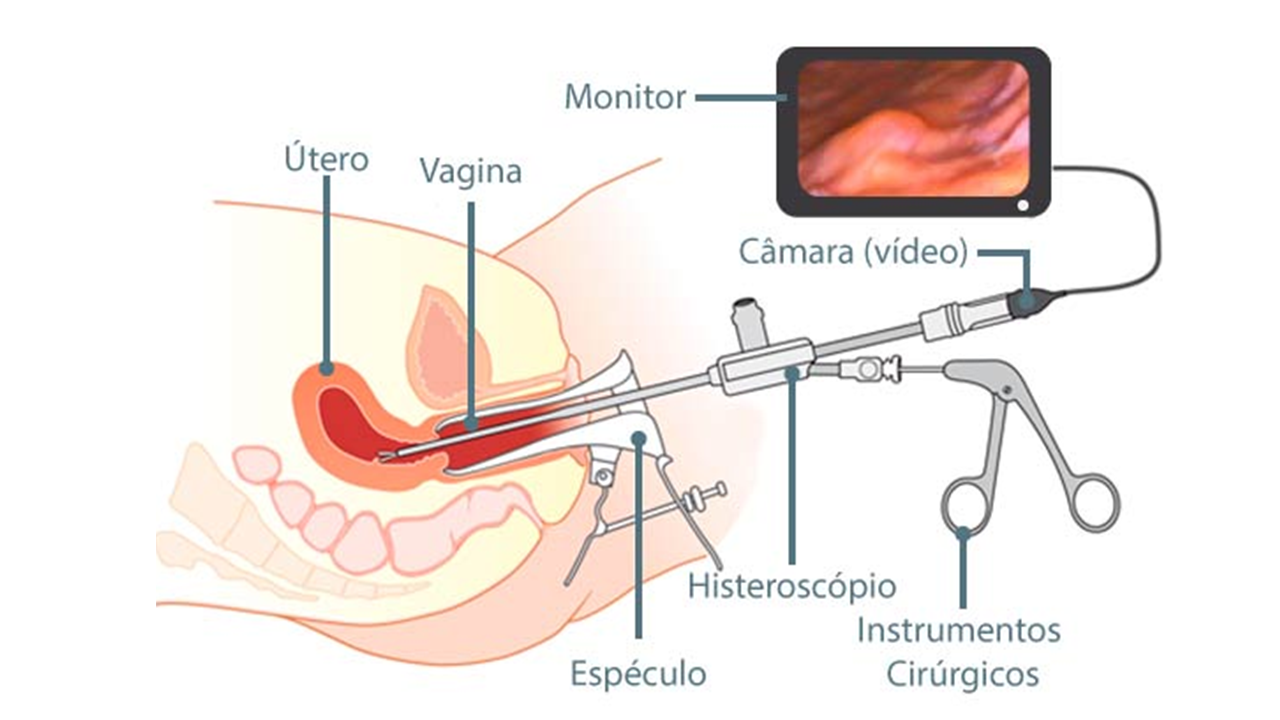
Preparo
O preparo para a histeroscopia é simples, mas muda um pouco dependendo se é diagnóstica ou cirúrgica.
📝 Preparo geral (para qualquer tipo)
📅 Agendamento: geralmente entre o 5º e 10º dia do ciclo menstrual (logo após a menstruação), quando o útero está mais “limpo”
🚫 Evitar relações sexuais 1–2 dias antes (em alguns serviços)
🚫 Não usar cremes vaginais, duchas ou absorvente interno antes do exame
🤰 Descartar gravidez (isso é essencial)
💊 Medicamentos antes do exame
Depende do serviço, mas pode ser solicitado:
Analgésico/anti-inflamatório (ex: ibuprofeno) 30–60 min antes → para reduzir cólica
🧪 Para histeroscopia diagnóstica
Geralmente não precisa jejum
Pode ir e voltar sozinha (na maioria dos casos)
Roupa confortável já ajuda
🏥 Para histeroscopia cirúrgica
Aqui o preparo é mais completo:
⏳ Jejum de 6–8 horas
🧾 Exames pré-operatórios (sangue, às vezes ECG)
👤 Ir com acompanhante (por causa da sedação/anestesia)
💊 Suspender alguns medicamentos, se orientado:
- Anticoagulantes (ex: varfarina, rivaroxabana)
- Às vezes AAS
⚠️ Situações em que pode adiar
- Infecção vaginal ou uterina ativa
- Sangramento menstrual intenso no dia
- Suspeita de gravidez
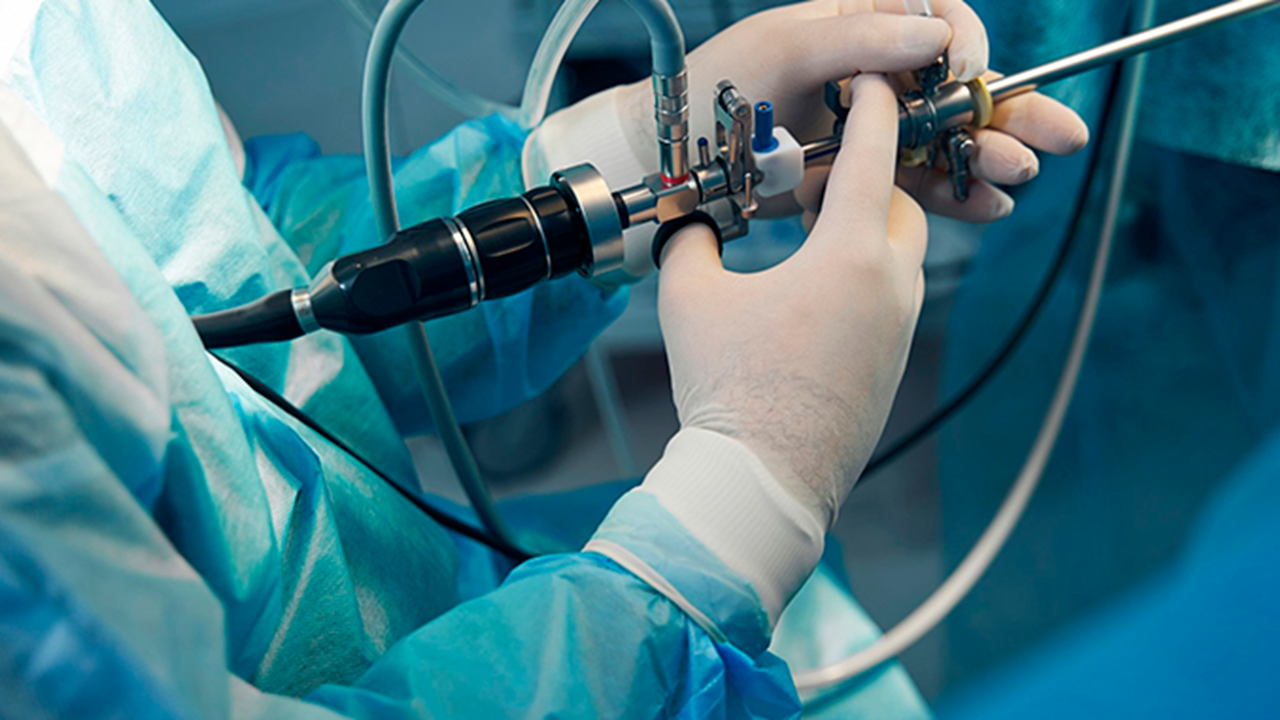
Procedimento - descrição
🔎 Histeroscopia diagnóstica — passo a passo técnico
1. Preparação
Posição: litotomia dorsal
Assepsia e antissepsia da vulva, vagina e colo
Campo estéril
Pode ser feita: Sem anestesia (ambulatorial) ou com analgesia leve / bloqueio paracervical
2. Instrumental
Histeroscópio fino (2,9–5 mm)
Ótica 0° ou 30°
Sistema de distensão (soro fisiológico 0,9%)
3. Técnica de entrada
Introdução do espéculo (opcional em técnica vaginoscópica)
Pinçamento do colo (se necessário)
Técnica vaginoscópica (preferida hoje):
Entrada direta do histeroscópio na vagina
Sem pinçamento nem espéculo
4. Distensão uterina
Infusão de solução (SF 0,9%). O útero normalmente é uma cavidade “fechada”, com as paredes encostadas. Sem esse líquido, não daria para enxergar bem o interior do útero. Depois, o líquido sai naturalmente pela vagina ou é aspirado. Infundido com pressão controlada (geralmente 50–100 mmHg)
5. Progressão
Identificação sequencial:
Canal vaginal
Orifício externo do colo
Canal endocervical
Orifício interno
6. Avaliação sistematizada da cavidade
Examinar sempre na mesma ordem:
Fundo uterino
Paredes laterais
Parede anterior
Parede posterior
Óstios tubários
7. Achados comuns
Pólipos
Miomas submucosos
Sinéquias
Malformações uterinas
8. Finalização
Retirada do aparelho sob visão direta
Registro fotográfico / laudo
✂️ Histeroscopia Cirúrgica (Operatória)
1. Preparação
Mesma posição e antissepsia
Geralmente com:
Sedação + bloqueio ou anestesia raquidiana / geral
Dilatação cervical (Hegar ou velas osmóticas, se necessário)
2. Instrumental
Ressectoscópio (7–10 mm)
Ótica (geralmente 12° ou 30°)
Alça de ressecção / tesoura / morcelador
Sistema de energia:
Monopolar → glicina/manitol
Bipolar → soro fisiológico
3. Distensão uterina
Controle rigoroso:
Pressão: 80–120 mmHg
Controle de balanço hídrico (risco de sobrecarga)
4. Acesso
Introdução do ressectoscópio após dilatação
Progressão semelhante à diagnóstica
5. Avaliação inicial
Revisão completa da cavidade antes de iniciar intervenção
6. Procedimento cirúrgico (depende da indicação)
🔹 Polipectomia
Identificação do pólipo
Secção da base com alça ou tesoura
Retirada do fragmento
🔹 Miomectomia submucosa
Ressecção em “fatias” (técnica de shaving)
Iniciar pela porção intracavitária
Evitar perfuração
🔹 Lise de sinéquias
Tesoura fria ou energia mínima
Liberação progressiva das aderências
🔹 Septoplastia uterina
Ressecção do septo até visualizar fundo normal
🔹 Ablação endometrial (casos específicos)
Destruição do endométrio com energia
7. Controle intraoperatório
Monitorar:
Sangramento
Perfuração uterina
Déficit de líquido (⚠️ ponto crítico)
8. Finalização
Revisão da cavidade
Retirada do instrumental
Envio de material para anatomopatológico
⚠️ PRINCIPAIS COMPLICAÇÕES (ambas)
Perfuração uterina
Sangramento
Infecção
Sobrecarga hídrica / hiponatremia (cirúrgica)
Embolia gasosa (raro)
Dor.
⚠️ Riscos (raros)
Infecção
Perfuração uterina
Sangramento mais intenso
Recomendações após procedimento
Após uma histeroscopia diagnóstica, a recomendação geral é:
⏳ Tempo sem relação sexual: Evitar relações por cerca de 2 a 3 dias
📌 Por quê?
Mesmo sendo um procedimento simples, o colo do útero pode ficar:
Levemente dilatado, mais sensível e com pequeno risco de infecção. Esse curto período ajuda na cicatrização e reduz risco de complicações.
⚠️ Pode precisar de mais tempo se houver:
- Sangramento vaginal persistente
- Dor ou cólica mais intensa
- Alguma intervenção durante o exame
Nesses casos, o ideal é esperar até ficar sem sintomas.
Fontes
https://www.msmedicalsystems.com.br/produto/histeroscopio/
https://dramariaemiliadebarba.com.br/especialidades/histeroscopia/
https://nav.dasa.com.br/blog/histeroscopia-diagnostica
https://materprime.com.br/histeroscopia/