
Colite pseudomembranosa - diagnóstico
Considerações iniciais
Clostridium difficile é o principal patógeno associado à diarreia relacionada à antibiótico e/ou colite pseudo membranosa em pacientes hospitalizados, sendo um bacilo anaeróbico gram-positivo formador de esporos (altamente resistentes). Característica que permite o bacilo persistir no ambiente físico e no paciente por longos períodos e facilitar a transmissão oral-fecal.
C.difficile pode liberar duas toxinas de alto peso molecular: Toxina A e B, que são responsáveis pelas manifestações clínicas, que variam de diarreia leve até a morte.A microbiota bacteriana do cólon em adultos saudáveis é resistente à colonização do Clostridium. A colonização e a ligação à mucosa intestinal é facilitada pelo uso da antibioticoterapia com alteração do equilíbrio da microbiota intestinal. A produção da toxina A e B estimula a produção de fator de necrose tumoral e aumento da permeabilidade vascular. O intenso processo inflamatório resulta na destruição da lâmina própria intestinal, impedindo a absorção de nutrientes. Já a Clostridium difficile Glutamato Desidrogenase (GDH) é uma enzima produzida em larga quantidade por todas as cepas toxinogênicas e não toxinogênicas, tornando-se um excelente marcador para o organismo.
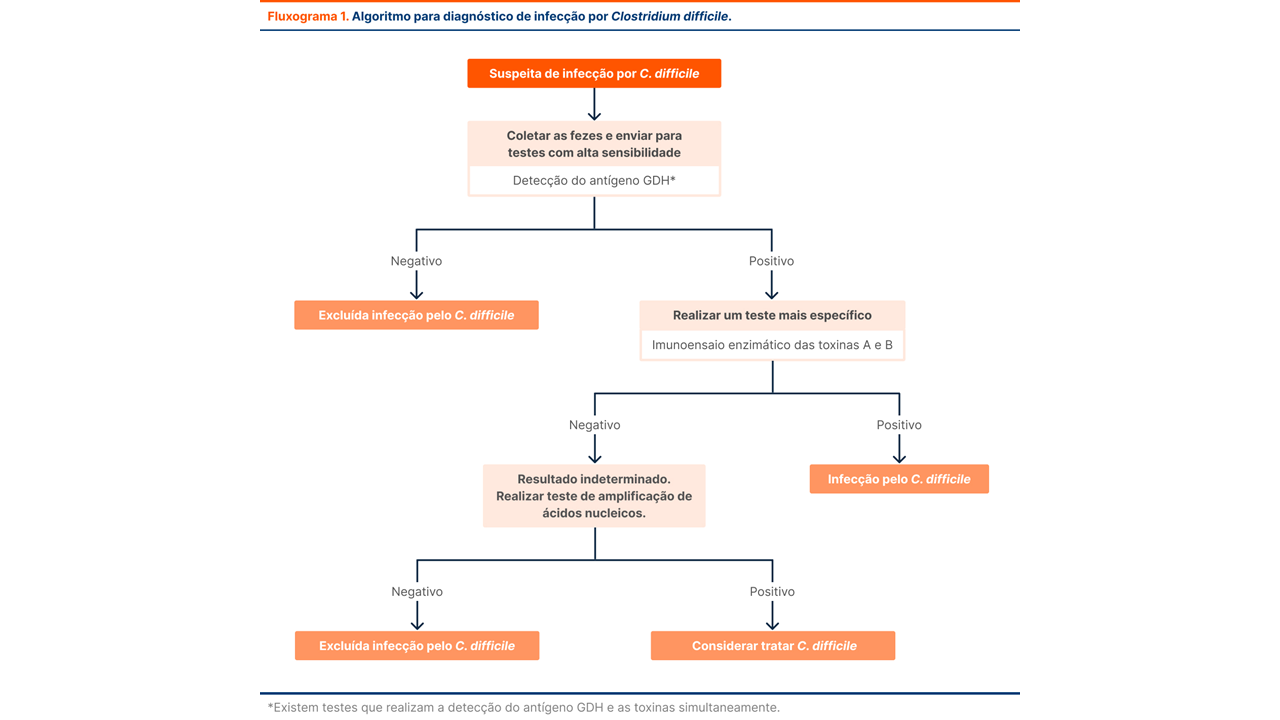
O diagnóstico de colite pseudomembranosa (forma grave da infecção por Clostridioides difficile) é feito pela combinação de quadro clínico + exames laboratoriais de toxina + imagem ou endoscopia, quando necessário. Conforme recomendado pela Sociedade Europeia de Microbiologia Clínica e Doenças Infecciosas (ESCMID), Sociedade Americana de Doenças Infecciosas (IDSA) e Sociedade Americana de Epidemiologia (SHEA), o diagnóstico deve basear-se na apresentação clínica e investigação laboratorial do paciente com base em um algoritmo de 2 steps:
O primeiro teste para detecção de GDH classifica de forma confiável e altamente sensível as amostras com um resultado de teste como não ICD.
O segundo teste é o teste reflexo em amostras com resultado positivo para o primeiro teste. O teste para detecção da Toxina A/B, além de ser mais específico, tem a diferenciação da Toxina. As amostras com resultado positivo são classificadas como ICD.
✅ 1. Clínica compatível (essencial)
Normalmente ocorre após:
Uso recente de antibióticos (clindamicina, quinolonas, cefalosporinas, penicilinas)
Internação ou doença grave
Sintomas típicos:
Diarreia aquosa intensa
Dor abdominal
Febre
Leucocitose (↓ ou ↑ > 15.000 a 20.000)
Aumento de creatinina
Distensão abdominal (risco de megacólon tóxico)
✅ 2. Testes laboratoriais que confirmam a infecção pelo C. difficile
Algoritmo padrão:
GDH (antígeno) → muito sensível
Toxina A/B (EIA) → específica
PCR (tcdB) → desempate
Interpretação:
GDH + Toxina + → Infecção confirmada
GDH + Toxina – PCR + → Infecção provável
GDH + Toxina – PCR – → Colonização (não é colite)
🛑 Para diagnóstico de colite pseudomembranosa, tem que haver toxina positiva ou PCR + com quadro clínico.
Um teste GDH positivo para Clostridioides difficile não indica necessariamente infecção ativa.
Ele significa apenas:
✅ GDH positivo = o paciente tem o antígeno da enzima presente no C. difficile (bactéria está lá).
Mas isso não diferencia:
Colonização (a bactéria está no intestino mas não está produzindo toxina → sem doença) de Infecção verdadeira (C. difficile infection – CDI), quando há toxina produzida e sintomas.
🔍 Por que GDH não indica infecção ativa?
GDH é muito sensível, detecta praticamente qualquer cepa de C. difficile. Porém não é específica, pois detecta tanto cepas toxigênicas quanto não toxigênicas. E mesmo cepas toxigênicas podem estar presentes sem produzir toxina → paciente colonizado.

✅ 3. Exames de imagem (não são obrigatórios, mas ajudam)
TOMOGRAFIA DE ABDOME
Achados típicos:
Espessamento colônico difuso
“Thumbprinting”
Ascite
Prega mucosa espessada
“Accordion sign”
Serve para avaliar gravidade e complicações:
Megacólon tóxico
Perfuração
Colite fulminante
✅ 4. Diagnóstico endoscópico (padrão ouro VISUAL)
Colonoscopia ou retossigmoidoscopia pode mostrar:
Placas amareladas aderidas (pseudomembranas)
Ulcerações
Mucosa friável
Mas não é necessária em todos os casos, porque:
Pode ser perigosa em megacólon tóxico
O diagnóstico geralmente é feito pelos testes de toxina. Hoje, a endoscopia é reservada para:
Casos duvidosos
Testes laboratoriais inconclusivos
Suspeita de outras doenças associadas
Fontes
Crobach M.J.T., et al. “European Society of Clinical Microbiology and Infectious Diseases: update of the diagnostic guidance document for Clostridium difficile infection”. Clinical Microbiology and Infection. 2016, 22: 63 – 81
https://ecodiagnostica.com.br/sem-categoria/clostridium-difficile-informacoes/
https://www.tadeclinicagem.com.br/guia/234/diagnostico-de-infeccao-pelo-clostridioides-difficile/