
HIPONATREMIA - CAUSAS
Considerações iniciais
Defini-se a hiponatremia como sendo uma concentração sérica de sódio menor do 135mEq / l. A hiponatremia significa uma baixa proporção da relação sódio/água, o que é causado por um excesso relativo de água em relação ao sódio corporal total.
Para se falar de etiologias da hiponatremia, precisamos falar primeiramente da classificação dela baseada na volemia e tonicidade
- De acordo com a tonicidade:
1. Hipertônica
2. Isotônica
3. Hipotônica:
3a. Hipervolêmica:
3b. Isovolêmica
3c. Hipovolêmica
Valores de referências
- Na (natremia) = 135-145 mEq/L.
- Necessidades diárias mínimas 1 a 2 mEq/Kg/dia
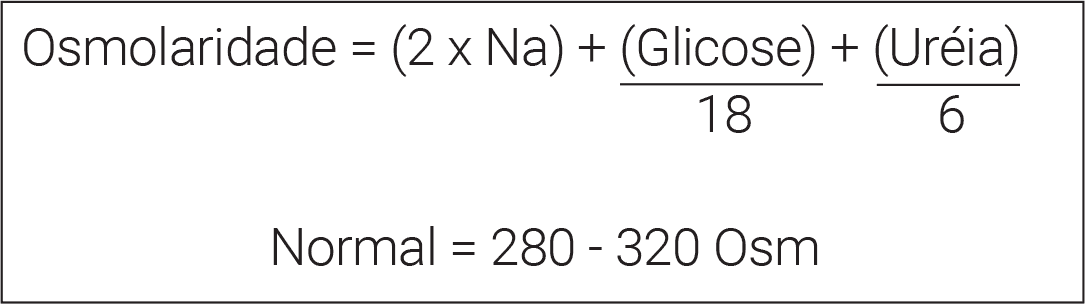

Principais grupos de causas:
- Neoplasias: ADH secretado no contexto de síndrome paraneoplásica.
– Doenças pulmonares: não apenas câncer de pulmão, mas pneumonias e até mesmo ventilação mecânica com PEEP.
- Distúrbios do SNC: neoplasias, AVC, hemorragia subaracnóidea, neurocirurgia.
- Drogas: antidepressivos39, opióides, anticonvulsivantes48, ciclofosfamida.
Discussao sobre as principais causas
Critérios diagnósticos para Síndrome da secreção inapropriada do hormônio antidiurético (SIADH)
- Hiponatremia hipotônica (osmolaridade sérica baixa).
- Osmolaridade urinária > 100 mosm/L (em geral > 300 mosm/L). Deve ser fixa, ou seja, não deve cair com administração de NaCl.
- Sódio urinário > 40 meq/L, paciente deve estar euvolêmico e sem edema.
- Função renal, cardíaca, hepática, tireodiana e adrenal normais.
- Ausência de diurético tiazídico.
Neste cenário, deve-se procurar fazer o diagnóstico diferencial com a síndrome perdedora de sal cerebral. A única diferença clínica é a volemia, que está normal na SIADH e reduzida na síndrome perdedora de sal cerebral. Sabendo da dificuldade em estabelecer um diagnóstico preciso de volemia no paciente neurocirúrgico, pode-se entender que a diferenciação entre estas duas síndromes pode ser bastante difícil na prática. Este fato aliado a uma compreensão incompleta da patogênese da síndrome cerebral perdedora de sódio tem levado alguns autores a questionar a sua existência.
Drogas
Comumente diuréticos tiazídicos, vincristina e ciclofosfamida. Muitos outros, incluindo
* Amitriptilina e outros antidepressivos tricíclicos
* Carbamazepina
* Inibidores seletivos da recaptação de serotonina.(ISRS),
* Valproato de sódio
* Haloperidol.
* Clorpropamida e Tolbutamida
* Clofibrate
* Ciclofosfamida e Vincristina
* Fluoxetina
* Inibidores da monoamino oxidase
* Antiinflamatórios não-esteróides
* Oxitocina
* Fenotiazínicos
* Somatostatina
* Tiotixene
Distúrbios do SNC
Infecção, trauma, isquemia, hemorragia e psicose podem aumentar a libertação de ADH.
Malignidades
Comumente do pulmão, principalmente o carcinoma de pequenas células.Outros tumors menos frequentemente podem ter um efeito semelhante. Estes incluem os cânceres de cabeça e pescoço, duodenal e pancreático.
Doenças pulmonares
Pneumonia, asma e insuficiência respiratória aguda são conhecidos por causar SIADH.
Cirurgia
Cirurgias grandes podem levar a aumento da secreção de ADH. Acredita-se que envolva uma resposta aferente mediada pela dor.
SIADH nefrogênica
Devido à mutação de ganho de função do gene do receptor aV2. Isto leva a um excesso de reabsorção de água nos ductos coletores renais.
Outras causas comuns
De hiponatremia euvolêmica incluem:
• Deficiência de glicocorticóides - deficiência de cortisol pode levar à supressão do ADH
• Hipotireoidismo – hiponatremia secundária ao hipotireoidismo é raro. Acredita-se que resultam da excreção de água prejudicada devido à diminuição da taxa de filtração glomerular (TFG) secundária aos efeitos sistêmicos que a deficiência de hormônios da tireóide causa na resistência vascular periférica e no débito cardíaco.
• Baixa ingestão de soluto- por exemplo, potomania do bebedor de cerveja, onde a anormalidade primária não está no balanço de água, mas no balanço de sódio devido à ingestão reduzida.
• Ingestão excessiva de água isoladamente não é suficiente para sobrepujar a capacidade dos rins de excretar água. Portanto, hiponatremia grave devido ao excesso de ingestão de água é raro na presença de função renal normal. Se a ingestão de água for superior a 20 L / dia, como pode ser visto na polidipsia psicogênica, é possível ter uma hiponatremia transitória, mas na ausência de outra disfunção esta é rapidamente corrigida com a cessação da ingesta de fluidos. É mais provável que os pacientes com alta ingestão de fluidos acompanhada de hiponatremia tenham comprometimento concomitante da excreção de água, e isso tenha passado despercebido
Investigação
O diagnóstico da causa desencadeadora é difícil e deve ser investigado com o auxílio de um endocrinologista. Uma história cuidadosa com ênfase particular para os medicamentos recentes utilizados pelo paciente e a ingestão de líquidos deve ser considerado. Um exame clínico, olhando para os indicadores de status volêmico, por exemplo, edema, pressão venosa jugular; sinais de insuficiência adreno-cortical incluindo pigmentação, hipotensão postural; estigmas de hipotireoidismo; ou quaisquer sinais relacionados ao tórax ou doença do sistema nervoso central, em particular a neoplasia subjacente, devem ser considerados.
Avaliação do estado volêmico baseado no exame clínico é notoriamente não confiável, no entanto esse deve ser feito em conjunto com a anamnese e os exames de sangue e urina.
Exames radiológicos quando indicados podem incluir TC do cérebro, tórax, abdome e pelve. Osmolaridade urinária e eletrólitos, provas de função tireoidiana, cortisol aleatório e / ou teste de Synacthen, lipídios, e eletroforese do soro são obrigatórios
Causas de hiponatrémia não hipotónica.
Presença de osmois “efetivos” que aumentem a osmolalidade sérica causando hiponatrémia Isotónica ou hipertónica como:
Glucose, Manitol, Glicina, Histidina, triptofano, cetoglutarato
Meios de contrastes radiopacos hiperosmolares
Maltose
Presença de osmois “ineficazes” que aumentam a osmolalidade sérica sem causar hiponatrémia Isotónico ou hiperosmolar
Ureia, Álcoois Etileno-glicol
Presença de solutos endógenos que causem pseudohiponatrémia (artefacto laboratorial)
Isotónico Triglicéridos, colesterol, proteínas Imunoglobulinas (administração endovenosa) Gamapatias monoclonais